GİRİŞ.
Boyunda ilk dəfə müəyyən edilən şişlər geniş yayılmış boyun və baş problemidir. Bu problem səbəbindən terapevtə müraciət edən xəstələrin sayı çox olur. Çox zaman boyunda olan şişlə heç bir yanaşı simptomlar müəyyən edilmir. Xəstələr sadəcə boyunlarını palpasiya etdikdə, üzlərini qırxdıqda və ya bəzən boyunlarını masaj etdikdə yeni törəmə hiss etdiklərini vurğulayır. Bəzən isə boyun şişləri xəstələrin yaxınları tərəfindən qeydə alınır. Boyun şişlərinin müayinəsi çox diqqətlə aparılmalıdır. Nəzərə almaq lazımdır ki, boyun şişi bəzən ciddi və potensial bədxassəli prosesin və ya patoloji ocağın yeganə əlaməti ola bilər. Boyun şişlərinin differensial diaqnostikası xəstənin yaşından asılı olaraq çox geniş olur. Xəstənin müayinəsində anamnez və fiziki müayinə xüsusi yer tutur. Anamnez və fiziki müayinəyə əsaslanaraq növbəti diaqnostik addımları alqoritmə uyğun olaraq atmaq mümkündür.
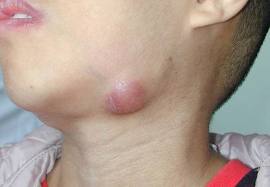
ANAMNEZ.
Xəstədən çox yaxşı toplanmış anamnez differensial diaqnostikanın daha dar çərçivədə aparılmasına yardımçı ola bilər.
Yaş. Xəstənin yaşı diaqnostik müayinə metodlarının seçilməsində xüsusi rol oynayır. Pediatrik boyun şişlərinin böyük əksəriyyəti ya anadangəlmə olur, ya da iltihabi proseslər səbəbindən əmələ gəlir. 16-40 yaşında olan xəstələrdə də əksər şişlər iltihabi və ya anadangəlmə olur. Lakin, qeyd etmək lazımdır ki, 16-40 yaş arası olan xəstələrdə bədxassəli şişlərin sayı artmağa başlayır. 40 yaşdan yuxarı olan xəstələrdə müşahidə edilən boyun şişləri bədxassəli və ya yüksək maliqnizasiya potensiallı şişlər kimi nəzərdən keçirilməlidir. Siqaret və ya alkoqoldan istifadə edən xəstələrdə boyun şişlərinin bədxassəli olma ehtimalını artırmış olur.
Şişin böyümə xüsusiyyəti. Diaqnozun qoyulmasında şişin mövcud olma müddəti, böyümə xüsusiyyəti, ağrının olub olmaması xüsusi əhəmiyyətə malikdir.
- Aylar və ya illər boyu mövcud olan və dəyişməyən şişlər böyük ehtimalla xoşxassəli olur (məs., tüpürcək vəzlərinin xoşxassəli şişləri, periferik sinirləri xaricdən örtən sərt qişanın şişləri və ya paraqanqliomalar).
- Sürətlə böyüyən şişlər infeksion proseslərə və ya sürətlə böyüyən limfomalara işarə edir.
- Zamanla dəyişən və virus infeksiyaları və ya yuxarı respirator infeksiyaları zamanı böyüyən şişlər çox zaman anadangəlmə sistlər olur.
Simptomlar. Ağrı daha çox şişin böyümə sürəti və ətraf toxumalara genişlənməsi nəticəsində baş verir. Lakin, ağrı həmçinin bəzi bədxassəli şişlərdə sinirlərin bir başa invaziyası səbəbindən də yarana bilər. Məsələn, boyunda ağrıdan şikayətlənən və müayinədə fiksə olunmuş 2 sm ölçülü parotid vəzinin törəməsi olduğu müəyyən edilən xəstədə, şişin böyük ehtimalla bədxassəli olması düşünülməlidir. Səsin dəyişməsi, xırıltılı səs, disfaqiya və otalqiya əlamətləri tənəffüs yolları və ya yuxarı həzm sistemində olan şişin boyun limfa düyünlərinə metastazının baş verməsindən xəbər verə bilər.
Digər məqamlar. Orqanizmin digər orqan sistemlərinə baxış tam şəkildə aparılmalıdır. Xəstədə hərarət, gecə tərləmə və ya çəki itkisi kimi əlamətlərin olub olmadığı müəyyən edilməlidir. Sadalanmış simptomların müşahidə edilməsi limfoma ilə bağlı ola bilər. Digər tərəfdən, xəstədə yüksək hərarətin olması kəskin infeksiyadan xəbər verə bilər.
Xəstənin siqaret çəkməsi, spirtli içkilərdən istifadəsi, qeyri-qanuni narkotik preparatlardan istifadə (xüsusilə də, narkotiklərin venadaxili inyeksiyası) və HİV statusu da müəyyənləşdirilməlidir. Xəstənin peşəsi, iş yeri, kimyəvi və digər maddələrlə işləməsi, heyvanlarla işləməsi və həmçinin yaxınlarda etdiyi səfərlər barədə də geniş detallı məlumat əldə edilməlidir.
Cədvəl 1. Boyun şişlərinin etiologiyası.
A. İltihabi və infeksion xəstəliklər
- Kəskin limfadenit (bakteriyal və ya viruslu)
- Dərialtı abses (karbunkul)
- İnfeksion mononukleoz
- Pişik cırmaqlaması səbəbindən hərarət
- AİDS (qazanılmış immun çatışmazlığı sindromu)
- Vərəmli limfadenit (skrofula)
- Göbələk limfadeniti (aktinomikoz)
- Sarkoidoz
B. Anadangəlmə sistlər
- Tiroqlossal axarın kistası
- Qəlsəmə yarığının kistası
- Kistalı hiqroma (limfanqioma)
- Vaskulyar malformasiya (hemanqioma)
- Larinqosele
C. Xoşxassəli törəmələr
- Tüpürcək vəzi şişi
- Tiroid düyünləri və ya zob (qoiter)
- Yumşaq toxuma şişləri (lipoma, piy vəzinin kistası)
- Xemodektoma (karotid cisminin şişi)
- Neyrogenik şiş (neyrofibroma, neyrilemoma)
- Larinqeal (qırtlaq) şiş
D. Bədxassəli/Maliqnant şişlər
Birincili
- Tüpürcək vəzi şişi
- Tiroid kanseri
- Yuxarı həzm sistemi və ya tənəffüs yollarının kanseri
- Yumşaq toxuma sarkoması
- Dəri kanseri (melanoma, yastı hüceyrə karsinoması, bazal hüceyrə karsinoması)
- Limfoma
Metastatik
- Tüpürcək vəzi şişi
- Tiroid kanseri
- Yuxarı həzm sistemi və ya tənəffüs yollarının kanseri
- Dəri kanseri (melanoma, yastı hüceyrə karsinoması, bazal hüceyrə karsinoması)
- Adenokarsinoma (döş, mədə-bağırsaq sistemi, sidik-cinsiyyət yolları, ağ ciyər)
- Naməlum birincili şişin metastazı.
FİZİKİ MÜAYİNƏ.
Fiziki müayinə zamanı boyunun bütün anatomik sahələri müayinə edilməlidir. İlkin olaraq fokus boyun və başa yönəlsə belə, hər bir xəstədə fiziki müayinə tam olaraq aparılmalıdır. Fiziki müayinənin tam aparılması imkan verir ki, sistem xəstəliklər, o cümlədən, infeksion, iltihabi və bədxassəli xəstəliklər, nəzərdən qaçmasın.
Boyunun anatomiyası. Boyun xəstəliklərinin diaqnostikası və müalicəsi üçün boyunun anatomiyası ilə yaxından tanışlıq xüsusi əhəmiyyət kəsb edir. Boyun şişinin boyunda lokalizasiyası differensial diaqnostikanın fokuslu aparılmasına yardımçı olur. Ənənəvi olaraq, boyun mərkəzi və lateral sahələrə bölünür.
- Mərkəzi boyun strukturlarına orta xətt boyu yerləşən orqanlar daxildir, o cümlədən, hioid sümüyü, tiroid və krikoid qığırdaqlar, tiroid vəzinin istmusu və traxeya.
- Lateral boyun sternokleydomastoid əzələsi ilə anterior və posterior üçbucağa bölünür. Anterior üçbucağın əsasını çənə sümüyü təşkil edir və üçbucağın zirvəsi isə SKM əzələsinin sternoklavikulyar oynağı ilə birləşdiyi nöqtədir. Anterior üçbucağın digər tərəfini isə SKM (sterno-kleydo-mastoid) əzələsi və medial olaraq mərkəzi boyun strukturlarının hüdudları təşkil edir. Anterior üçbucaq diqastrik əzələ ilə submental və submandibulyar üçbucaqlara bölünür.
- Posterior üçbucağın əsasını körpücük sümüyü və zirvəsini mastoid çıxıntının ucu təşkil edir. Posterior üçbucağın ön hüdudu SKM əzələsi və arxa hüdudunu trapezəbənzər əzələ təşkil edir. Omohioid əzələsinin arxa qarını posterior üçbucağı həmin əzələdən aşağıda yerləşən subklavian üçbucağa bölür.
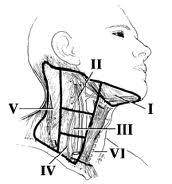
Şəkil. Boyunun limfa düyünlərinin lokalizasiyası.
Şişin lokalizasiyası. Şişin lokalizasiyası onun etiologiyasının müəyyən edilməsinə yardım edə bilər.
- Preaurikulyar və çənə sümüyünün bucağı: böyük ehtimalla parotid sistemin tüpürcək və ya limfoid toxumasıdır. Bu şişlərin müayinəsi zamanı və toxuma nümunəsi əldə edərkən üz sinirinin (CN Vİİ) zədələnməsindən ehtiyyatlı olmaq lazımdır.
- Boyunun mərkəzi: əksər hallarda qalxanabənzər vəz və ya mənşəyi bədxassəli olan toxumadan ibarət olur. Eyni zamanda dermoid sist də ola bilər.
- SKM əzələsinin ön aspekti, adətən yuqulo-diqastrik bölgə: Böyüklərdə burada adətən böyümüş limfa düyünləri müəyyən edilir və bəzən onların bədxassəli proseslərə cəlb olunmasından xəbər verir. Pediatrik əhalidə isə burada bəzən anadangəlmə şişlər müəyyən edilir, məs., ikinci qəlsəmə yarığının sisti. Bu növ sistlər böyüklərdə də bəzən müşahidə edilir.
- Posterior üçbucaq: Bu bölgədə olan şişlərin yüksək maliqnizasiya potensialı olduğu nəzərdə saxlanmalıdır. Məs., nazofarinqeal karsinoma məhz posterior üçbucaqda müəyyən edilir.
- Supraklavikulyar (körpücük sümüyü üstü) şişlər, əsasən sol tərəfli: Bu bölgədə olan şişlər çox zaman körpücük sümüyündən aşağı bölgələrdən olan bədxassəli şişlərin metastazı olur. Buraya daha çox ağ ciyər, ginekoloji və ya mədə-bağırsaq şişləri metastaz edir.
Şişin xüsusiyyətləri. Boyun şişlərinin palpasiyası fiziki müayinənin əsas hissəsini təşkil etməlidir. Palpasiya zamanı şişin lokalizasiyası, ölçüsü, forması, toxumanın xüsusiyyətləri, ağrılılığı və hərəkətliliyinə xüsusi diqqət yetirilməli və bunlar sənədləşdirilməlidir.
- Limfa düyünləri müxtəlif infeksion və qeyri-infeksion proseslərə reaksiya kimi böyümüş olur və buna reaktiv limfadenopatiya deyilir. Reaktiv limfa düyünləri adətən palpasiyada hərəkətli, stabil (yəni yumşaq olmur) və ya rezin xüsusiyyətinə malik olur. Reaktiv limfa düyünləri daş kim bərk olmur və bəzən azacıq ağrılı olur.
- Daş kimi bərk və fiksə olunmuş düyünlər adətən bədxassəli şişlərə xas olan xüsusiyyətdir və müəyyən edildikdə mütləq davamlı müayinə tələb edir. Metastatik xəstəlik səbəbindən böyümüş limfa düyünləri çox zaman alt strukturlara yapışmış olur və adətən ağrısız olur.
- İnfeksiyalaşmış limfa düyünləri çox zaman təcrid olunmuş, assimmetrik, ağrılı, isti və eritematoz olur.
- Yumşaq, hərəkətli şiş çox zaman anadangəlmə kista olur.
- Sürətlə böyüyən (günlər və ya həftələr ərzində) şişlər infeksiya və ya sürətlə böyüyən limfomaya olan şübhəni artırır.
- Stabil, bir tərəfdən o biri tərəfə hərəkət edən, lakin yuxarı və aşağı hərəkət etməyən lateral boyun şişi karotid damarlarını örtən örtən sərt gişanın cəlb olunmasına işarə edə bilər və ya karotid cisminin şişi və ya vaqal şvannoma ola bilər.
- Şişin palpasiyasında nəbzin tutulması və ya küyün eşidilməsi damar patologiyasına işarə edir.
- Hərəkətsiz olan boyunun orta xətti üzrə yerləşən və udma prosesi zamanı qalxan şiş qalxanabənzər vəzlə əlaqəli ola bilər, məs., tiroqlossal axarın kistası və ya tiroid şişi.
Ümumi müayinənin komponentləri. Ağız boşluğu və orofarinks çox geniş müayinə edilməlidir. Müayinədə ağızın selikli gişasına diqqət yetirilməli, damaqlar, ağızın aşağı və yuxarı divarları barmaqla palpasiya edilməli, dilin və boyunun palpasiyası aparılmalıdır. Qulaqların müayinəsində unilateral (birtərəfli) seroz eksudat müəyyən edilə bilər ki, bu da nazofarinqeal karsinomaya işarə ola bilər. Ağız boşluğu və orofarinqeal müayinədə heç bir patologiya müəyyən edilmədikdə, nazofarinqeal müayinə aparılmalıdır. Nazofarinqeal müayinə üçün xüsusi güzgülər və/və ya fibrooptik endoskop tələb olunur.
- Baş və boyun dərisinin detallı müayinəsi dərinin birinci şişlərinin, məs., yastı hüceyrə karsinoması və ya melanomanın, müəyyən edilməsinə imkan verə bilər.
- Kəllə sinirlərin funksiyalarının öyrənilməsi sinir mənşəli şişin müəyyən edilməsinə və ya yaxında olan limfa düyünləri tərəfindən sinirlərin sıxılmasını müəyyən etməyə yardım edə bilər.
- Dəridə yayılmış səpgi virus infeksiyasından xəbər verə bilər. Lokalizə olunmuş səpgi isə digər etiologiyaya işarə edə bilər (məs., pişik cırmaqlaması xəstəliyi və ya tulyaremiya).
- Qalxanabənzər vəz ehtiyyatla palpasiya edilməli və boyun şişinin udma prosesi zamanı hərəkətliliyi yoxlanılmalıdır. Traxeyanın pozisiyası da müəyyən edilməli və onun orta xəttdən yayının yayınmadığı qeyd edilməlidir.
- Abdominal müayinədə isə xüsusi diqqət dalaq və ya qaraciyərin böyüməsinə və hər hansı kütlələrin olub olmamasını müəyyən etməyə yönəlməlidir.
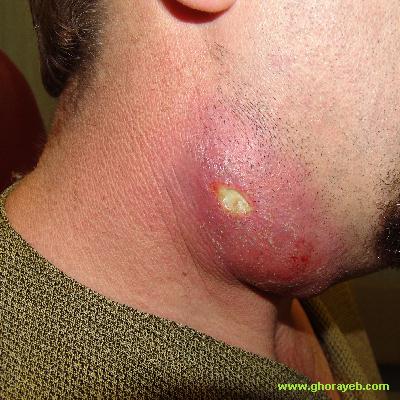
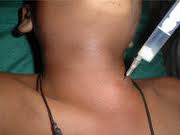
Şəkil. Boyunda irinli abses.
LABORATOR ANALİZLƏR — Boyun şişi səbəbindən toplanmış anamnez və aparılan fiziki müayinədən sonra reaktiv limfadenopatiya ümumən istisna edildikdə və ya başqa etiologiyalara şübhə olduqda, həmin xəstədə laborator müayinələr aparılır. Təxminən 3 həftə və daha çox müddət ərzində mövcud olan yeni yaranmış boyun şişi laborator testlər vasitəsilə də müayinə edilməlidir. Əgər şişin müxtəlif virus və ya bakteriyal infeksiya səbəbindən yaranmış reaktiv limfadenopatiya olduğu düşünülürsə, həmin xəstələrə ya antibiotik verilməli, ya da onlar bir müddət ərzində müşahidə edilməlidir. Həmin xəstələrdə 1-2 həftədən sonra təkrar müayinə aparılmalı və şişin keçib getməsi təsdiqlənməlidir. Əgər təkrar müayinədə şiş yerində qalıbsa və ya yaxşılaşma qeyd edilməyibsə, bu zaman davamlı və fokuslu müayinə aparılmalıdır.
Ümumən, laborator analizlərin aparılması boyun şişinin differensial diaqnostikasından asılı olur. Əksər xəstələrdə aşağıdakı testlər aparılır:
- QÜA leykoformula ilə,
- Eritrositlərin çökmə sürəti və/və ya C-reaktiv zülal (sistem iltihab prosesi və ya infeksiyanın müayinəsi üçün)
- Hərarəti olan xəstələrdə qandan əkmələr
- EBV və ya CMV (Ebsteyn-Bar Virusu və Sitomeqalovirus) serologiyası (əgər adenopatiya diffuzdursa)
- HİV serologiyası (yüksək risk qrupuna aid xəstələrdə)
- Müvafiq infeksiyalara risk faktorlar mövcud olduqda, daha spesifik testlərin aparılması zəruri hesab edilə bilər:
-
-
- Toksoplazma qondi
- Brusellyoz
- Bartonella hensellae (pişik cırmaqlaması xəstəliyi)
- Tularemiya
- Tuberkulin dəri testi (PPD)
-
- Ro/SSA və La/SSB antigenlərə qarşı anticismlər (əgər periparotid və ya submandibulyar şişlərin Sjogren xəstəliyi səbəbindən olmasına şübhə varsa).
Test nəticələrinin qeyri-normal olması davamlı müayinənin fokuslu aparılmasını tələb edir. Bəzi xəstələrdə test nəticələrindən asılı olaraq əlavə testlərin aparılmasına (məs., QÜA-də diqqət cəlb edən dəyişikliklər olduqda, sümük iliyinin biopsiyası) zərurət yarana bilər.
GÖRÜNTÜLƏMƏ/DİAQNOSTİK MÜAYİNƏLƏR.
Görüntüləmə şişlərin anatomik lokalizasiyasının detallarının, şişin xüsusiyyətlərinin, ətraf toxuma və orqanların cəlbinin, şişin vaskulyarizasiya səviyyəsinin və bölgədə ola bilən birincili bədxassəli şişlərin müəyyən edilməsinə yardımçı ola bilər. Boyun şişlərinin görüntüləməsi üçün USM, KT, MRT və PET/KT skanerləri istifadə edilə bilər. Kontrastla aparılan KT əksər xəstələrdə ilk tətbiq edilən görüntüləmə metodur.
USM ən az invaziv test hesab edilir. USM-nin üstünlüyü onun qeyri-invaziv olması, şişin real zaman çərçivəsində müayinəsinin aparılması və ətraf orqanlarla əlaqəsinin təyin edilməsinə yardım etməsidir. USM zamanı həm də şişin incə iynə aspirasiyası da aparıla bilər. USM-nin əlaverişsizliyi isə onun keyfiyyətli aparılması üçün təcrübəli mütəxəssisin olmasıdır.
KT və MRT görüntüləməsi də şişin anatomik lokalizasiyasını, onun ətraf orqanlarla əlaqəsini və metastatik xəstəliyi təyin etməyə imkan verir. Hər iki görüntüləmə növü anqioqrafik görüntülərin əldə edilməsinə imkan verir ki, bu vaskulyar şişlərin müəyyən edilməsinə kömək etmiş olur.
Yumşaq toxumaların daha detallı müayinəsi tələb olunduqda, MRT-nin aparılması daha cəlbedicidir. Məs., infiltrativ yumşaq toxuma şişləri, habelə şişin sinirətrafı yayılmasını qiymətləndirmək üçün və ya şişin mərkəzi sinir sistemi mənşəli olmasını müəyyən etmək tələb olunduqda, MRT-nin aparılması tövsiyə edilir.
PET\KT görüntüləməsi maliqnant (bədxassəli) şişlərin müayinəsində yardımçı ola bilər, lakin hazırda bu metodun boyun şişlərinin müayinəsində rolu digər metodlarla müqayisədə azdır.
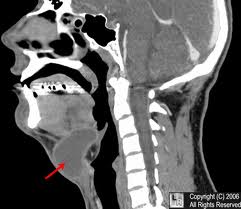
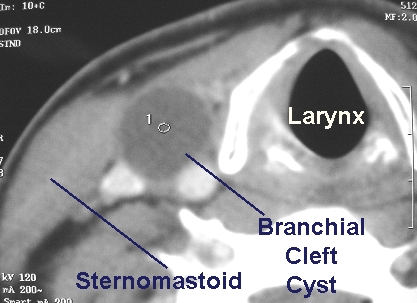
Şəkil. Tiroqlossal axarın kistası. KT görüntüsü. Şəkil. Qəlsəmə yarığının kistası. KT görüntüsü.
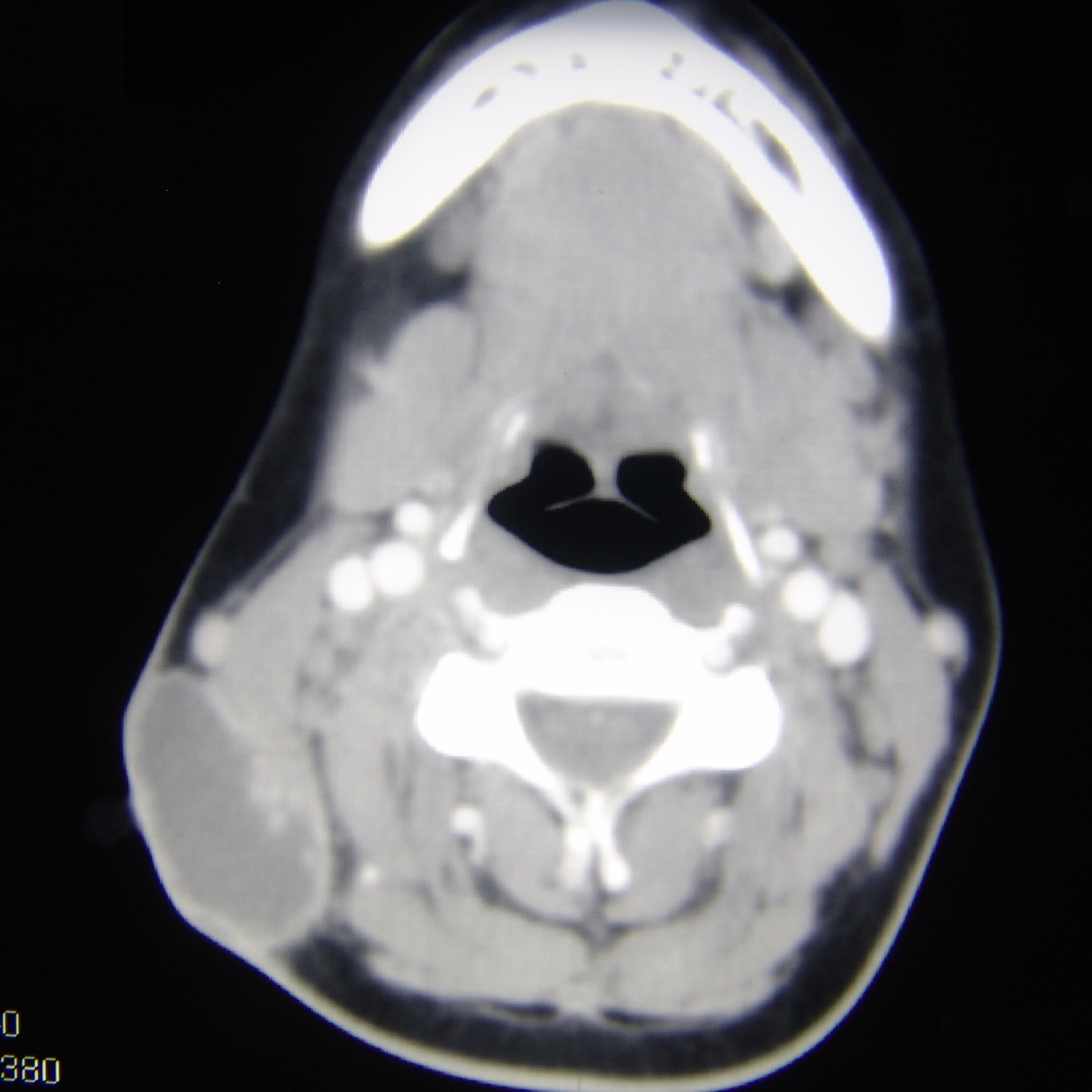
Şəkil. Boyun vərəmi (skrofula) və regional limfadenopatiya. KT görüntüsü.
İNCƏ İYNƏ İLƏ ASPİRASİYA.
Boyun şişlərinin diaqnostikasında növbəti addım incə inyə aspirasiyasıdır. Aspirasiya üçün 23-25F iynə istifadə edilir. Əgər şişin palpasiyası çətindirsə və ya şişin spesifik bir hissəsindən biopsiyanın götürülməsi tələb olunursa, bu zaman incə iynə aspirasiyası USM və ya KT nəzarəti altında aparıla bilər.
Əldə olunmuş toxuma nümunəsinin patoloji müayinəsinin nəticələri əsasında şişin etiologiyasına dair mülahizələr sürmək olar:
- Qanlı (vaskulyar patologiya)
- Seroz qəhvəyi rəngli maye (papilyar tiroid kanseri)
- Qatı sarı maye (mukosele)
- Sarı bulanlıqlı maye (qəlsəmə yarığının kistası)
- İrinli (abses).

Histo-patoloji mikroskopik müayinə ilə yanaşı incə iynə aspirasiyası ilə əldə olunmuş toxuma nümunələri ilə PZR testlərin aparılması da mümkündür. Məs., PZR (polimeraz zəncir reaksiyası) vasitəsilə EBV-nun mövcudluğu müəyyən edilə bilər ki, bu da nazofarinqeal karsinoma diaqnozunu təsdiq edə bilər. İynə aspirasiyasından əldə olunmuş nümunələrində HPV-nın (insan papilloma virusu) olub olmamaı da yoxlanıla bilər. HPV orofarinksin yasti hüceyrə kanserinin törədicilərindən biridir. HPV pozitiv olan xəstələr adətən gənc, siqaret çəkməyən və alkoqoldan istifadə etməyən şəxslər olur.
İynə aspirasiyasının əlverişsizliyi ondan ibarətdir ki, sitoloji müayinə üçün aspirasiya vasitəsilə yalnız maye halında olan toxuma nümunəsi əldə edilir. Bu mayenin müayinəsi toxumanın arxitekturasını, quruluşunu təyin etməyə imkan vermir. Həmçinin, aspiratın azlığı çox zaman immun-histo-kimyəvi analizlərin aparılmasına imkan vermir. Buna görə də, iynə aspirasiyası şişin diaqnostikasında ilkin addım kimi qəbul edilməlidir. Bir çox hallarda iynə aspirasiyası diaqnozun təsdiq edilməsi üçün kifayət etməyə bilər.
Şişlərin açıq biopsiyası heç də həmişə tələb olunmur və tövsiyə də edilmir. Açıq biopsiya nəticəsində şiş ətrafı iltihab prosesi baş verə və ətraf toxumaların şiş hüceyrələri ilə kontaminasiyası baş verə bilər. Bu isə planlaşdırılan cərrahi müdaxilənin aparılmasına çətinliklər yarada bilər.
Əgər incə iynə aspirasiyası ilə dəqiq diaqnozun əldə olunması mümkün olmayırsa, bu zaman iynə biopsiyasının aparılması tövsiyə edilir. İynə biopsiyası son illərdə daha geniş istifadə edilməyə başlayıb, çünki əldə olunan toxuma materialı daha dəqiq diaqnozun qoyulmasına imkan verir. İynə biopsiyası incə iynə aspirasiyası kimi perkutan yolla aparılır, lakin iynə biopsiyası üçün istifadə edilən iynə daha iri diametri olur - 16, 14 və ya 11F iynələr.
Digər tərəfdən əgər incə iynə aspirasiyası nəticəsində limfoma diaqnozu qoyulubsa, bu zaman spesifik toxuma tipinin müəyyən edilməsi üçün daha çox toxuma nümunəsinin əldə edilməsi zəruri hesab edilir. Bu hallarda açıq biopsiya mütləq tələb olunur. Açıq biopsiya zamanı limfa düyünü tam olaraq çıxarılır və patoloji, elektron mikroskopik, immun-histo-kimyəvi analizə göndərilir. Qeyd etmək lazımdır ki, limfomalar kimyəvi və ya şüa terapiyası və ya bu iki metodun kombinasiyası ilə müalicə olunur.

Şəkil. Açıq biopsiya yolu ilə əldə olunmuş limfa düyünü.
ÜMUMİLƏŞDİRMƏ VƏ TÖVSİYƏLƏR.
- Çox zaman boyunda olan şişlə heç bir yanaşı simptomlar müəyyən edilmir. Xəstələr sadəcə boyunlarını palpasiya etdikdə, üzlərini qırxdıqda və ya bəzən boyunlarını masaj etdikdə yeni törəmə hiss etdiklərini vurğulayır. Bəzən isə boyun şişləri xəstələrin yaxınları tərəfindən qeydə alınır. Boyun şişlərinin müayinəsi çox diqqətlə aparılmalıdır. Nəzərə almaq lazımdır ki, boyun şişi bəzən ciddi və potensial bədxassəli prosesin və ya patoloji ocağın yeganə əlaməti ola bilər. Boyun şişlərinin differensial diaqnostikası xəstənin yaşından asılı olaraq çox geniş olur. Xəstənin müayinəsində anamnez və fiziki müayinə xüsusi yer tutur. Anamnez və fiziki müayinəyə əsaslanaraq növbəti diaqnostik addımları alqoritmə uyğun olaraq atmaq mümkündür.
- Boyun şişi səbəbindən toplanmış anamnez və aparılan fiziki müayinədən sonra reaktiv limfadenopatiya ümumən istisna edildikdə və ya başqa etiologiyalara şübhə olduqda, həmin xəstədə laborator müayinələr aparılır. Təxminən 3 həftə və daha çox müddət ərzində mövcud olan yeni yaranmış boyun şişi laborator testlər vasitəsilə də müayinə edilməlidir. Əgər şişin müxtəlif virus və ya bakteriyal infeksiya səbəbindən yaranmış reaktiv limfadenopatiya olduğu düşünülürsə, həmin xəstələrə ya antibiotik verilməli, ya da onlar bir müddət ərzində müşahidə edilməlidir. Həmin xəstələrdə 1-2 həftədən sonra təkrar müayinə aparılmalı və şişin keçib getməsi təsdiqlənməlidir. Əgər təkrar müayinədə şiş yerində qalıbsa və ya yaxşılaşma qeyd edilməyibsə, bu zaman davamlı və fokuslu müayinə aparılmalıdır.
- Görüntüləmə şişlərin anatomik lokalizasiyasının detallarının, şişin xüsusiyyətlərinin, ətraf toxuma və orqanların cəlbinin, şişin vaskulyarizasiya səviyyəsinin və bölgədə ola bilən birincili bədxassəli şişlərin müəyyən edilməsinə yardımçı ola bilər. Boyun şişlərinin görüntüləməsi üçün USM, KT, MRT və PET/KT skanerləri istifadə edilə bilər. Kontrastla aparılan KT əksər xəstələrdə ilk tətbiq edilən görüntüləmə metodur.
- KT və MRT görüntüləməsi də şişin anatomik lokalizasiyasını, onun ətraf orqanlarla əlaqəsini və metastatik xəstəliyi təyin etməyə imkan verir. Hər iki görüntüləmə növü anqioqrafik görüntülərin əldə edilməsinə imkan verir ki, bu vaskulyar şişlərin müəyyən edilməsinə kömək etmiş olur.
- Boyun şişlərinin diaqnostikasında növbəti addım incə inyə aspirasiyasıdır. Aspirasiya üçün 23-25F iynə istifadə edilir. Əgər şişin palpasiyası çətindirsə və ya şişin spesifik bir hissəsindən biopsiyanın götürülməsi tələb olunursa, bu zaman incə iynə aspirasiyası USM və ya KT nəzarəti altında aparıla bilər.
- İynə aspirasiyasının əlverişsizliyi ondan ibarətdir ki, sitoloji müayinə üçün aspirasiya vasitəsilə yalnız maye halında olan toxuma nümunəsi əldə edilir. Bu mayenin müayinəsi toxumanın arxitekturasını, quruluşunu təyin etməyə imkan vermir. Həmçinin, aspiratın azlığı çox zaman immun-histo-kimyəvi analizlərin aparılmasına imkan vermir. Buna görə də, iynə aspirasiyası şişin diaqnostikasında ilkin addım kimi qəbul edilməlidir. Bir çox hallarda iynə aspirasiyası diaqnozun təsdiq edilməsi üçün kifayət etməyə bilər. İynə biopsiyası daha iri diametrli iynələrlə perkutan yolla aparılır. Bəzi hallarda, xüsusilə də, limfomaların histoloji diaqnozu üçün açıq yolla limfa düyünün çıxarılması və ya açıq biopsiyanın aparılması tələb olunur.

